| Met spijt in ons hart delen we mee dat ZIZO, het (online) magazine van çavaria, er na bijna 30 jaar mee ophoudt. Wil je weten waarom? Je leest er hier meer over. Çavaria blijft via al hun communicatiekanalen inzetten op mooie verhalen en LGBTI+ nieuws. Wil je op de hoogte blijven? Schrijf je dan hier snel in voor de nieuwsbrief van çavaria. |

Dag tegen kanker: “Leef alsof je nooit kanker zal krijgen, maar laat je screenen!”
Schrijfster Johanna Pas werd in 2016 onverwacht getroffen door borstkanker. Haar behandeling en herstel zouden ruim drie jaar in beslag nemen. Vandaag ontvangt het vertrouwde gezicht uit de Belgische LGBT-beweging, ZIZO. Ze blikt opgelucht terug en raadt iedereen met borsten aan om die regelmatig te laten nakijken bij de gynaecoloog. Geen overbodige luxe, want uit de praktijk blijkt dat borstkanker bij biseksuele en lesbische vrouwen vaak laattijdig wordt vastgesteld.
“Ik merkte voor mijn diagnose in augustus 2016 wel dat er iets was”, herinnert Johanna Pas zich. “Op een jaar tijd vermagerde ik fel. Toch voelde ik mij fantastisch. Geruime tijd terug had ik al eens een echo van mijn borsten laten nemen. Ze hadden toen iets opgemerkt in mijn borst en gevraagd dat in het oog te houden. Het was iets dat ze niet typisch associëren met borstkanker, zoals een hard knobbeltje dat je kan verplaatsen. Het was eerder een hard kussen van kalkweefsel. Pas later heb ik ontdekt dat zoiets een voorbode van borstkanker kan zijn. In Nederland deden ze zelfs preventief chirurgie op dergelijke verschijnselen."
Vòòr de diagnose van borstkanker had ik niet de indruk ziek te zijn
Toen ik die echo liet nemen, was ik eind in de twintig. Ik had andere gezondheidsproblemen die op dat moment voorgingen, chronische vermoeidheid en problemen met mijn schildklier. Ik ging na die echo dan ook niet naar een gynaecoloog. Voor de diagnose van borstkanker had ik niet de indruk ziek te zijn. Vooral mijn omgeving zag me fel vermageren. Mijn borsten werden kleiner en je zag duidelijk een uitstulping. Mijn vrienden drongen erop aan mijn borsten te laten nakijken."
Als we spreken over screening op borstkanker, kan ik adviseren om alle veranderingen aan je lichaam in ogenschouw te nemen.
johanna_1.jpg

"Als we spreken over screening op borstkanker, kan ik adviseren om alle veranderingen aan je lichaam in ogenschouw te nemen. Ik had een soort melkafscheiding in de tepel van de andere borst. Die tepel zag er ook raar uit. Ik hoop dat vrouwen die zichzelf screenen niet alleen op zoek gaan naar knobbeltjes, want borstkanker kan zich op andere manieren manifesteren. Vanaf een bepaalde leeftijd af en toe een mammografie of echo laten maken, is een goed idee. Je bent immers geen specialist. Ik had bijvoorbeeld veel pijn in mijn linkerarm en associeerde dat niet met borstkanker. Mijn huisarts had ooit gezegd: ‘als het pijn doet, is het geen kanker’. Dat is onzin. Een steek in de borst hoeft niet noodzakelijk borstkanker te zijn, maar het kan wel een symptoom van borstkanker zijn. Ironisch genoeg voelde ik me behoorlijk goed in 2016, omdat ik weinig last had van andere gezondheidsklachten.”
Mijn huisarts had ooit gezegd: ‘als het pijn doet, is het geen kanker’. Dat is onzin.
“Toch maakte ik voor de zekerheid een afspraak bij de gynaecoloog. Hij was ook niet al te bezorgd, maar stelde voor om een echo te laten nemen. Die echo bracht geen duidelijkheid, waarna er een mammografie werd gedaan. Opnieuw konden ze er niet veel uit opmaken. Tot slot is er een MRI-scan gebeurd. Al die tijd was ik onbezorgd. Ik dacht: als ze nu nog niets gevonden hebben, gaat het zeker niets zijn. Tot slot besloot men een borstpunctie te doen. Ze gaan in zo’n geval met een naald in je borst en halen er een stukje weefsel uit. Dat is een korte ingreep, maar doet wel pijn. Leuk is anders, maar op die plek was de pijn wel te verdragen.”
De dag van diagnose was ik heel kalm. Borstkanker was nog altijd iets heel abstracts in mijn ogen.
Had je na die borstpunctie snel uitsluitsel?
“Ja. Ze hadden na de borstpunctie gezegd dat ze maandag gingen bellen met de resultaten, maar vrijdag belde mijn gynaecoloog die met vakantie was me al op. Hij bracht me via de telefoon op de hoogte dat de resultaten slecht waren: ik had aan beide borsten kanker. Het was een wazig moment. Ik reageerde heel rationeel en stelde veel vragen. Wat betekende borstkanker dan? Welke behandeling zou er volgen? Mijn lief Chris kwam aan de ontbijttafel. Ik deed teken naar haar dat het slecht nieuws was. De dag van diagnose was ik heel kalm. Borstkanker was nog altijd iets heel abstracts in mijn ogen. Je weet op voorhand niet hoe je gaat reageren in zo’n situatie. Het is heel afhankelijk van hoe je op dat moment in het leven staat.”
In de weken nadien begon de ernst van de situatie door te dringen. Na de diagnose heb ik geen enkele nacht echt doorgeslapen.
“In de weken nadien begon de ernst van de situatie door te dringen. Na de diagnose heb ik geen enkele nacht echt doorgeslapen. Daarom is het als kankerpatiënt belangrijk dat je iemand hebt voor je ondersteuning. Letterlijk iemand die ervoor zorgt dat je goed eet en op tijd gaat slapen. Ik kon ook moeilijk beslissingen nemen in die periode. Ik vroeg aan mijn zus en mijn lief om informatie over borstkanker op te zoeken en de essentie ervan aan mij door te vertellen. Ieder jaar komt er meer informatie over de diversiteit aan kankers en ik was zelf niet in staat mijn weg te zoeken in die berg aan informatie.”
Er was overleg over in welk ziekenhuis de operatie zou plaatsvinden. Als je steun nodig hebt vanuit je omgeving, is dat een belangrijke beslissing.
Volgde er snel een behandeling?
“Vrijdag had ik mijn diagnose, maandag een afspraak bij de oncoloog. Tussen die afspraak en de operatie aan mijn borsten zaten maar drie weken. De behandeling van borstkanker begint meestal met chirurgie om de kankergezwellen uit de borst te halen. De latere behandelingen zijn gericht op het vernietigen van de kankercellen die in het lichaam zijn achtergebleven. Soms geraken de chirurgen niet aan alle plekken en moeten die op een andere manier kankervrij gemaakt worden. Er was overleg over in welk ziekenhuis de operatie zou plaatsvinden. Als je steun nodig hebt vanuit je omgeving, is dat een belangrijke beslissing. Je wilt toch de zekerheid dat iemand je naar het ziekenhuis kan brengen en kan komen ophalen. Dat er bezoek mogelijk is."
De personen die emotioneel het dichtste bij je staan, zijn trouwens niet per se de beste mensen voor praktische ondersteuning.
Drie weken is weinig tijd om die besluiten te nemen. Het is belangrijk je netwerk te activeren. Sommige biseksuele en lesbische vrouwen hebben geen goede band met hun familie. Dan is het van groot belang om te kijken welke vrienden je praktisch kunnen ondersteunen. De personen die emotioneel het dichtste bij je staan, zijn trouwens niet per se de beste mensen voor praktische ondersteuning. Een overlegpersoon die doortastend kan zijn in de ondersteuning is van groot belang. Een vriendin van mij heeft haar behandeling tegen borstkanker helemaal alleen doorlopen. Ik vind dat waanzinnig. Knap dat zij dat kon!"µ
De dag van mijn diagnose heb ik ook mijn collega’s ingelicht. We waren toen net bezig aan de laatste voorbereidingen om boekhandel Kartonnen Dozen in de Draakstraat te openen
Zelf kon ik het niet alleen. De dag van mijn diagnose heb ik ook mijn collega’s ingelicht. We waren toen net bezig aan de laatste voorbereidingen om boekhandel Kartonnen Dozen in de Draakstraat te openen. Ik hechtte er persoonlijk veel belang aan om over borstkanker te praten en iedereen in te lichten. Ik wou het woord kanker op z’n minst tien keer per dag uitspreken. Borstkanker was voor mij zoiets abstracts, waardoor ik in een emotioneel vacuüm geraakte. ’s Nachts huilde ik wel af en toe. Toch wist ik niet wat ik bij die ziekte moest voelen. Er was geen enkel gevoel. Door te praten met anderen geraak je gaandeweg uit dat emotioneel vacuüm. Je vrienden verschieten immers van het nieuws en tonen bezorgdheid. Het hielp dat mensen de emotie in mijn plaats voelden."
Na twee jaar ben ik emotioneel wel volledig gecrasht. Ik ben vervolgens opgenomen met een depressie. Het is ook een manier om ermee te gaan
"Borstkanker was een te groot gegeven voor mij om te kunnen plaatsen, waardoor ik in overlevingsmodus ging. Je wordt heel dierlijk. Ik kan het enigszins met rouw vergelijken. De impact van de ziekte is voor iedereen anders. Ik hoor van andere vrouwen die borstkanker hebben gehad dat ze vaak huilen en kwaad worden over de situatie. Bij alle heftige situaties in mijn leven ben ik alsmaar doorgegaan. Dat was toen niet anders. Na twee jaar ben ik emotioneel wel volledig gecrasht. Ik ben vervolgens opgenomen met een depressie. Het is ook een manier om ermee te gaan. Ik verwijt mezelf ook niet dat het in mijn geval zo gelopen is. Toch beschouw ik het niet als de ideale manier. Gevoelens moeten op een bepaald moment tot uiting komen. Die basale overlevingsdrang is anderzijds ook heel handig. Je moet allerhande vermoeiende behandelingen ondergaan. Mijn oncoloog was heel meevoelend, maar de chirurg was echt een beenhouwer. Dan helpt het om geen gevoel te hebben bij de ziekte.”
Ik kan echt niet klagen. Ik had een fantastisch netwerk aan vrienden en familie die er bleven staan voor mij.”
Nam je contact op met andere mensen die borstkanker hadden gehad?
“Alleen met vriendinnen. Dat hielp wel. Je merkt wel dat na verloop van tijd vrienden afhaken. Na de eerste maanden van zorg heb je zelf weinig energie over om in vriendschappen te investeren. De vriendenkring werd kleiner. Je hebt ook niet veel te vertellen. Je bent in die maanden vooral bezig met je herstel. Ik besefte op dat moment dat mijn vriendenkring voor een groot deel bestond uit mensen die mij zelf nodig hadden en waar ik weinig van terugkreeg. Dat kan je als ziek persoon niet meer opbrengen. Dus vallen die mensen vanzelf af. Als je sociaal netwerk al klein is, kan dat wel leiden tot complete eenzaamheid. Ik kan echt niet klagen. Ik had een fantastisch netwerk aan vrienden en familie die er bleven staan voor mij.”
Die borsten waren echter geen identiteitskenmerk voor mij. De chirurg van het Middelheimziekenhuis bleef daar maar vanuit gaan. Ik dacht: zie je dan niet dat ik genderqueer ben?
Hoe lang duurde je hersteltraject?
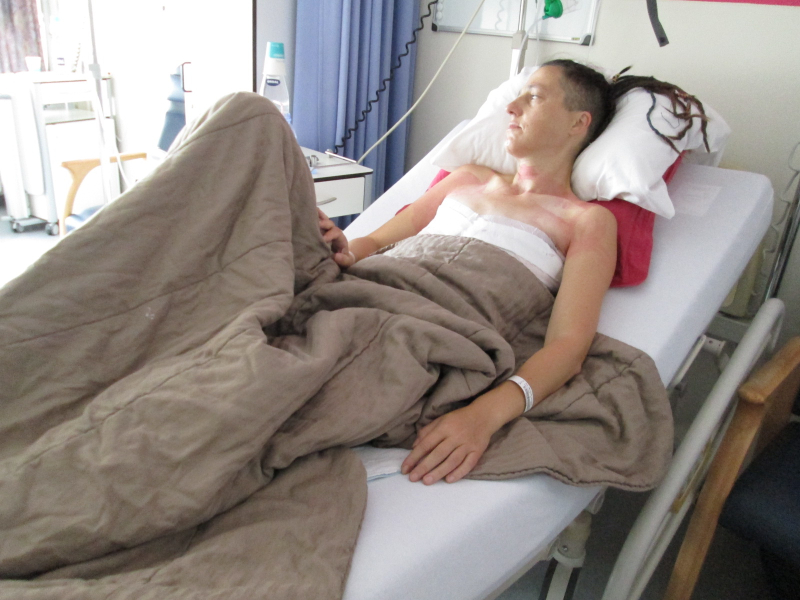
“Mijn traject is heel specifiek. Ik heb snel gekozen voor een volledige amputatie van mijn borsten. Ik wist op voorhand dat er daardoor wellicht geen chemokuur nodig was en misschien zelfs geen bestraling. Ik was 46 jaar. Ik ben altijd genderqueer geweest. Mijn borsten waren hoe dan ook altijd wat vreemd voor mij. Mijn lichaam is voor mij wel heilig. Als het niet moest, zou ik geen chirurgie ondergaan. Die borsten waren echter geen identiteitskenmerk voor mij. De chirurg van het Middelheimziekenhuis bleef daar maar vanuit gaan. Ik dacht: zie je dan niet dat ik genderqueer ben? De oncoloog was ontvankelijker voor wat ik zei. Ik wou vooral vermijden dat mijn leven jaren stil zou staan door een slepende chemo- en bestralingsbehandeling."
Als je merkt dat een dokter zich niet kan verplaatsen in jouw wensen en denkwijze, is het belangrijk om naar een andere dokter te stappen.
"Als je merkt dat een dokter zich niet kan verplaatsen in jouw wensen en denkwijze, is het belangrijk om naar een andere dokter te stappen. De behandeling van borstkanker duurt lang. Het gaat over veel gesprekken. Achteraf bekeken betreur ik dat ik niet op zoek ben gegaan naar een andere chirurg. Naar iemand die gespecialiseerd was in going flat, een volledige borstamputatie. Er zijn chirurgen die voldoende vaardigheden hebben om een mooie snede te maken, zodat je borstkast nadien plat is.”
De effecten van de behandeling zijn voor iedereen anders.
johanna_-_ziekenhuisbed.jpg
 Johanna Pas
Johanna Pas
johanna_-_ziekenhuisbed.jpg

Wat was het effect van die borstamputatie op je ziekteverloop?
“Ik had kanker langs beide kanten. Bovendien was mijn kanker bijna volledig hormonaal gestuurd. Daarbij zorgen de vrouwelijke hormonen oestrogeen en progesteron ervoor dat de kanker zich ontwikkelt. De behandeling voor dat soort kanker bestaat uit hormoonremmers. Ze leggen het hormonaal systeem stil. De behandeling is zwaar. Hormonen hebben een effect op je psychische gesteldheid. Iedereen die ongesteld is geweest, kan daar wel over meepraten. Neem dat negatieve effect, maar dan maal tien. De effecten van de behandeling zijn voor iedereen anders. Je kunt er gewrichtspijnen van krijgen. Bij mij stopten mijn maandstonden na twee maanden. Ik kreeg ook artrose. Na een jaar kreeg ik een cyste op één van mijn eierstokken. Men heeft toen besloten mijn beide eierstokken preventief te verwijderen. Alleen mijn baardmoeder bleef over."
Het effect van die hormoonremmers in combinatie met de verwijdering van de eierstokken was vele malen groter dan dat van de borstamputatie. Ik kreeg daar bijna geen opvolging voor. Je wordt van de ene op de andere dag in de menopauze gekatapulteerd.
"Het effect van die hormoonremmers in combinatie met de verwijdering van de eierstokken was vele malen groter dan dat van de borstamputatie. Ik kreeg daar bijna geen opvolging voor. Je wordt van de ene op de andere dag in de menopauze gekatapulteerd. Mijn huid droogde uit. Mijn zin in seks viel compleet weg. Ik begon ook ’s nachts veel te zweten. Ik werd emotioneel instabieler. Een half jaar na de verwijdering van die eierstokken ben ik compleet in elkaar gestort. Vergelijk dat met heel traag een berg afrollen. Ik moest verhuizen en was net met een nieuwe job begonnen. Bovendien was er iemand in mijn omgeving die uit het leven stapte. Die stress kwam er allemaal bovenop."
Ik was ontoerekeningsvatbaar en herkende mezelf niet meer. In de spiegel zag ik mezelf niet meer.
"Wanneer iemand na de verhuis mij vroeg hoe het ging, kon ik niet stoppen met huilen. Hetzelfde met discussies voeren of beslissingen nemen. Het leidde telkens tot grote huilbuien. Ik was ontoerekeningsvatbaar en herkende mezelf niet meer. In de spiegel zag ik mezelf niet meer. Daarnaast ervoer ik mijn omgeving als heel vijanding. Ik heb me uiteindelijk laten opnemen met die psychische klachten. Dat deed goed. Het uitgestelde verdriet kreeg z’n plaats. Om sommige dingen te accepteren is tijd nodig. Die opname gaf me rust.”
Ik voelde me nog steeds verantwoordelijk voor het welbevinden van mensen in mijn omgeving, terwijl ik zelf aan het herstellen was. Op dat moment was het van belang om wat egocentrischer te zijn.
“Daarvoor bleef ik doorgaan met de winkel en mijn engagement. Dat hielp ook, maar het verhinderde dat verdriet een plaats kreeg. Ik heb tijdens die opname ingezien dat ik geen eisen meer aan mezelf kon stellen. Ik ben iemand die heel gevoelig is voor de verwachtingen van anderen. Ik voelde me nog steeds verantwoordelijk voor het welbevinden van mensen in mijn omgeving, terwijl ik zelf aan het herstellen was. Op dat moment was het van belang om wat egocentrischer te zijn. Die verwachtingen af te blokken en energie te steken in mijn eigen verwerkingsproces.”
Had je angst om te sterven?
“Ik had voor mijn diagnose geen bewuste angst om kanker te krijgen. Het kwam ook amper voor in mijn familie. Ik was er niet mee bezig. Na de diagnose is er natuurlijk de angst om te sterven. Die angst is er een paar jaar geweest. Een vriendin van mij die eerder kanker had overwonnen, stelde me gerust dat die angst zou slijten. Dat bleek te kloppen. Ik had niet verwacht dat ik die angst ooit nog zou loslaten. Ook al bestaat de kans dat ik herval, leef ik alsof het niet zo is. Het geeft een zekere rust.”
Ik hoop zeker dat iedereen zich laat screenen. Hoe sneller je erbij bent, hoe lichter het vervolgtraject van je behandeling. Hoe groter ook je overlevingskans. Het heeft geen zin om op voorhand angstig te zijn om kanker te krijgen. Als het komt, komt het
johanna_2.jpg

“Ik hoop zeker dat iedereen zich laat screenen. Hoe sneller je erbij bent, hoe lichter het vervolgtraject van je behandeling. Hoe groter ook je overlevingskans. Het heeft geen zin om op voorhand angstig te zijn om kanker te krijgen. Als het komt, komt het. En je weet op voorhand niet hoe je erop zal reageren. De enige vraag die telt, is of je het leven leeft dat je wil leven. Na mijn diagnose heb ik een analyse van mijn leven gemaakt. Heb ik gedaan wat ik wou doen? Het antwoord daarop voor mij was positief. Het besef dat je leven voldaan is, geeft rust. Je moet beide dingen kunnen: leven alsof je nooit kanker zal krijgen en tegelijk rekening houden met die mogelijkheid door je regelmatig te laten screenen. Je mag kanker je leven niet laten bepalen. Want het zijn andere dingen die je leven waardevol maken: vriendschappen, goede relaties, slechte relaties waar je iets uit leert, familie, passies, interesses, seksualiteit, zelfontplooiing …”
Hoe kijk je terug op je herstel?
“Drie jaar na mijn diagnose was alles min of meer achter de rug. Ik dacht voor mijn diagnose niet bewust na over kanker. Vermoedelijk omdat ik er heel bang voor was. Ik had daarvoor al gezondheidsklachten en het vooruitzicht naar chemo en bestraling leken mij een fataal scenario. Ik ben zelf niet de beste vriend geweest voor mensen in mijn omgeving die kanker hadden. Omdat ik door mijn angst wat van hen vervreemdde. Nu ben ik er niet meer bang voor, zelfs al zou ik hervallen en zou kanker hetgene zijn dat me zou doden. Ik heb kanker als realiteit toegelaten. Ik ben ook niet meer bang om iets verkeerd te zeggen tegen vrienden met kanker. Alle vormen van betrokkenheid bij kankerpatiënten zijn goed. Natuurlijk kan je iets zeggen dat op dat moment verkeerd aankomt, maar dat is geen ramp. Het is beter om iets verkeerd te zeggen dan om te zwijgen en uit iemands leven te verdwijnen.”
Je moet voor jezelf de afweging maken. Zeker bij kanker die naar alle waarschijnlijkheid je dood wordt: weegt de behandeling op tegen de levensvreugde die je nog kunt hebben? Ik kon door de medicatie niet meer normaal functioneren.
“Ik heb ingrijpende beslissingen genomen tijdens de behandeling. De hormoonremmers hebben lang een negatief effect gehad op mijn gemoed. Na enige tijd ben ik ermee gestopt. Ik nam ze om te overleven, maar had de indruk niet meer te leven. Medisch gezien is dat wellicht niet de wijste keuze. Na mijn opname in de psychiatrie heb ik ze een maand niet genomen, om zeker te zijn dat het de hormoonremmers waren die op mijn gemoed drukten. Dat er geen andere oorzaken waren. Het verschil in levenskwaliteit in de positieve zin was enorm. Ik moest normaal vijf jaar die hormoonremmers nemen. Uiteindelijk ben ik na twee en een half jaar gestopt ze te nemen. Belangrijk is zo’n zaken met je oncoloog te bespreken. Mijn oncoloog aanvaardde dat besluit, maar op voorwaarde dat ik dan om het half jaar voor observatie zou langskomen. Je moet voor jezelf de afweging maken. Zeker bij kanker die naar alle waarschijnlijkheid je dood wordt: weegt de behandeling op tegen de levensvreugde die je nog kunt hebben? Ik kon door de medicatie niet meer normaal functioneren. Hormonen bepalen toch voor een stuk wie je bent. Die stopzetting was voor mij persoonlijk nodig om psychisch te kunnen herstellen.”
Had je een vroege of late diagnose?
“Niemand heeft me dat ooit gezegd. Ik vermoed dat er al langer iets aan het broeden was. Dat is slechts een vermoeden.”
In het Vrouwenactieplan van çavaria staat borstkanker vermeld. Biseksuele en lesbische vrouwen zijn gevoelig voor laattijdige screening van borstkanker. Waar ligt dat volgens jou aan?
“Ik ben zelf biseksueel, dus liet ik af en toe nog uitstrijkjes doen en ging vroeger wel eens naar de gynaecoloog. Ik denk dat wanneer biseksuele en lesbische vrouwen geen kinderen willen krijgen, er minder aanleiding is om naar de gynaecoloog te gaan. Wetenschappers stellen dat wanneer je voor je dertigste niet bevalt van een kind en geen borstvoeding geeft de kans op borst- en baarmoederhalskanker verhoogt. Kinderen krijgen is overigens geen preventiemethode, want ik ken in mijn omgeving genoeg mensen met kinderen die nadien met borstkanker te maken kregen.”
Minderheidsstress speelt volgens mij zeker een rol. Als je slecht in je vel zit en daardoor buitensporig veel alcohol gaat drinken, roken of drugs nemen, verhoogt de kans op borstkanker.
“Minderheidsstress speelt volgens mij zeker een rol. Als je slecht in je vel zit en daardoor buitensporig veel alcohol gaat drinken, roken of drugs nemen, verhoogt de kans op borstkanker. De vraag is dan of middelenmisbruik de ware oorzaak is. Of eerder minderheidsstress. Ik zie veel vrouwen van mijn generatie die omwille van reacties op hun seksualiteit vervreemd zijn van hun familie en geen ondersteunend sociaal netwerk hebben. Die precaire situatie mag je niet onderschatten. Ondersteuning door de omgeving is tijdens het genezingsproces enorm belangrijk. Ik kan me niet voorstellen hoe ik zonder ondersteuning al die behandelingen tegen kanker had ondergaan. Genezen is hoe dan ook een eenzaam proces, omdat jouw lichaam het moet doen. Daarom zijn vrienden zo belangrijk. Ze kunnen praktische beslommeringen uit handen nemen en je ondersteunen in je zelfzorg.”
De psychologische ondersteuningsgroep om over seksualiteit na kanker te praten was enorm heteronormatief. Ik en mijn vriendin zijn er uiteindelijk niet naartoe gegaan.
“Ik denk dat werken aan de weerbaarheid van biseksuele en lesbische vrouwen vooruitgang zal brengen. Een netwerkgroep voor biseksuele en lesbische vrouwen ter ondersteuning dringt zich op. Bij kanker heb je een vrij goed opvolgtraject: er zijn praatgroepen, ze geven u een kussentje, Think Pink komt langs met een koffer met borstprotheses, je kunt revalidatiekinesitherapie krijgen, er is psychologische ondersteuning, verhoogde terugbetaling voor kanker ... Allemaal zaken die je niet krijgt bij andere ziektes die even ontwrichtend voor je leven zijn. Er is een heel pakket voorzien en toch schiet het tekort voor biseksuele en lesbische vrouwen. De psychologische ondersteuningsgroep om over seksualiteit na kanker te praten was enorm heteronormatief. Mijn vriendin en ik zijn er uiteindelijk niet naartoe gegaan. De uitnodiging was gericht op heterokoppels. De begeleidster zei geruststellend dat er nog ‘een vrouwenkoppeltje’ was. Dat doet er eigenlijk niet toe als heel je concept gericht is op mannen en vrouwen."
Je hebt een ondersteuningsgroep nodig die je genderidentiteit niet in vraag stelt en die specifieke aspecten van alleen zijn of een relatie met een andere vrouw hebben begrijpt.
"Je hebt een ondersteuningsgroep nodig die je genderidentiteit niet in vraag stelt en die specifieke aspecten van alleen zijn of een relatie met een andere vrouw hebben begrijpt. Seksualiteit tussen vrouwen is helemaal anders dan bij heterokoppels. Daar moet ik toch geen tekeningetje bij maken? (lacht) Ook over het lichaamsbeeld zullen de vragen binnen zo’n ondersteuningsgroep nogal verschillen met groepen waarin overwegend heterokoppels zitten.”
Ik heb zelf na een jaar behandeling overwogen een groep op te richten voor biseksuele en lesbische vrouwen en non-binaire personen die met borstkanker te maken krijgen. Ik had er eerlijk gezegd niet de tijd en energie voor. Ik blijf het echter een relevant idee vinden
“Ik heb gekozen voor een volledige borstamputatie, going flat. Ik ben behoorlijk trots op mijn platte borstkast – en mijn vriendin ook (lacht). Maar je partner kan er uiteraard anders over denken … Ik heb zelf na een jaar behandeling overwogen een groep op te richten voor biseksuele en lesbische vrouwen en non-binaire personen die met borstkanker te maken krijgen. Ik had er eerlijk gezegd niet de tijd en energie voor. Ik blijf het echter een relevant idee vinden. Hoe breng ik aan bij mijn chirurg dat ik volledig van mijn borsten af wil? Wat zijn de consequenties? Wat gebeurt er met mijn tepels? Zal ik na de bestraling nog gevoel hebben in mijn tepels? Dat zijn belangrijke vragen die een plaats moeten krijgen in zo’n ondersteuningsgroep."
Ik heb tijdens mijn behandeling veel gehad aan gespreken met trans mannen. Ze kunnen meespreken over volledige borstamputatie en psychische schommelingen door hormonen, of het ontbreken daarvan.
johanna_-_litteken_borsten.jpg

"Ik heb zelf uiteindelijk wel medische antwoorden op die vragen gekregen. Het was echter leuker geweest dat te horen van mensen die het zelf hebben meegemaakt. Ik heb tijdens mijn behandeling veel gehad aan gespreken met trans mannen. Ze kunnen meespreken over volledige borstamputatie en psychische schommelingen door hormonen, of het ontbreken daarvan. Ze hebben een realistisch beeld van wat je erna nog voelt en wat niet. Die verscheidene ervaringen helpen om een beslissing voor jezelf te plaatsen.”
Bij vroege diagnose zijn je overlevingskansen gewoon veel groter. Dat positief perspectief is het mooiste geschenk dat je jezelf kunt geven. Want als je kanker krijgt, ga je toch door de behandeling en de genezing moeten gaan. Vroege diagnose betekent nagenoeg altijd een lichter herstelproces.
Wat zou je zeggen tegen vrouwen die kleine veranderingen in hun borsten zien en twijfelen om naar de gynaecoloog te gaan?
“Ik zou hen aanmoedigen naar de gynaecoloog te gaan. Die zorgen zijn erger dan je denkt. Je drukt een vermoeden weg, maar het maakt je onrustig. Het is beter om een negatieve diagnose te krijgen dan met sluimerde vermoedens en angsten opgezadeld te zitten. Ik ben twaalf kilo afgevallen. Het was duidelijk dat mijn lichaam zichzelf aan het uitputten was door de borstkanker. Stel dat ik nog langer had gewacht, dan ondermijnde ik mijn systeem compleet. Dan was de kans groter dat de behandeling te zwaar zou zijn. Ik ben er op tijd bij geweest doordat de kanker nog niet in mijn klieren zat. Stel dat de kanker in mijn lymfeklieren zat, dan moesten ze die wegnemen. Dat leidt tot extra problemen. Je wonden genezen niet meer en je arm kan opzwellen. Af en toe langsgaan bij de gynaecoloog kan een enorme winst opleveren. Zelfscreening is ook zinvol: af en toe voelen of er iets veranderd is aan je borsten. Zitten er putjes in mijn borst? Zijn mijn tepels van vorm veranderd? Heb ik pijn als ik op bepaalde plekken duw? Bij twijfel gewoon op gesprek gaan bij je gynaecoloog.”
Verhoogd risico bij biseksuele en lesbische vrouwen
Biseksuele en lesbische vrouwen hebben een verhoogd risico op borstkanker. Genetisch verschillen ze uiteraard niet van heteroseksuele vrouwen. De risicofactoren zijn vooral maatschappelijk.
Er is weinig onderzoek gevoerd naar de gezondheid en het welzijn van holebi’s en transgenders in België. Een belangrijk onderzoek is het Zzzip²-onderzoek, dat intussen al van 2011 dateert. Daaruit blijkt dat lesbiennes meer overmatig gebruik maken van genotsmiddelen: tabak, alcohol en drugs. Dit middelenmisbruik vergroot het risico op borstkanker. Het kan ook een uiting zijn van emotionele nood. Vermoedelijk speelt minderheidsstress hierin een rol. LGBT-organisaties in het buitenland en çavaria zijn waakzaam voor borstkanker bij biseksuele en lesbische vrouwen omwille van de verhoogde risico’s.
Borstkanker heeft een emotionele insteek. Gevoelens en emoties niet uitspreken kan een negatieve invloed hebben op het al dan niet evolueren van een aandoening. Dit geldt voor andere ziektes, dus ook voor borstkanker. Heel wat wetenschappelijke onderzoeken bevestigen dat je emoties een grote rol spelen, zowel in de ontwikkeling van borstkanker als het herstellen hiervan.
Verder bevallen veel biseksuele en lesbische vrouwen niet en ze geven geen borstvoeding. Het niet gebruiken van de reproductieve organen voor je dertig verhoogt je kans op borst- en baarmoederhalskanker. Bovendien gaan biseksuele en lesbische vrouwen minder snel naar de gynaecoloog, de aangewezen specialist die borstkanker kan vaststellen.
Hoe kan je de risico’s verkleinen?
- Doe aan zelfscreening. Kijk regelmatig na of er geen veranderingen in je borsten optreden.
- Ga regelmatig naar de gynaecoloog voor een screening, ook als borstkanker niet voorkomt in je familie.
- Consulteer bij psychische klachten een dokter of therapeut.
- Bij een rook- of alcoholverslaving kan je je laten begeleiden om de verslaving te overwinnen.
Nood aan een gesprek?
Neem contact op met Lumi (www.lumi.be) voor al je vragen over genderidentiteit en seksuele diversiteit. Lumi biedt naast info ook een luisterend oor aan. Er zijn nog andere kanalen voor vragen omtrent kanker. Je vindt hier een overzicht.
En als transpersoon?
Trans vrouwen hebben proportioneel vaker borstprothesen en nemen anderzijds in verhouding meer of vaker hormoonpreparaten. Over borstkanker weten we uit uitgebreid onderzoek dat het risico dat een trans vrouw borstkanker krijgt even laag is als het risico dat een cis man borstkanker krijgt. Borstkanker is wel beschreven bij trans vrouwen, maar het gaat over heel lage aantallen.
Voor trans mannen, die nog geen borstchirurgie ondergingen of enkel een gedeeltelijke borstverwijdering kennen, blijven de opsporingsmaatregelen voor vrouwen gelden.
Meer informatie vind je hier.
Eigen verslaggeving

